Гиперэхогенный фокус в левом желудочке сердца плода: причины, диагностика, прогноз
Во время прохождения второго планового УЗИ беременной женщине могут сообщить, что был обнаружен гиперэхогенный фокус в левом желудочке сердца плода. Конечно, любая женщина испугается, услышав такой длинный диагноз, однако так ли он опасен?
Что это такое?
Гиперэхогенный фокус в левом желудочке сердца плода - это овально-округлое образование, которое заметно на мониторе аппарата УЗИ как небольшая белая точка. Таким образом выглядит уплотнение на стенках миокарда (сердечной мышцы), которое слегка покачивается при биении сердца. Наиболее часто такая патология может проявляться у беременных женщин, возраст которых больше 35 лет, а также у азиаток.
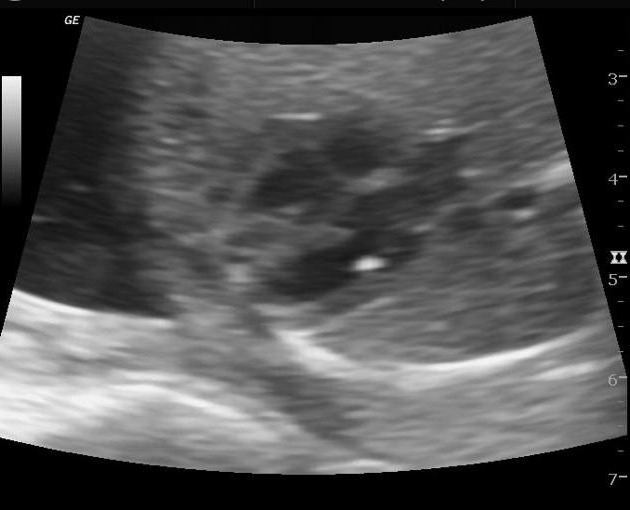
Причины образования
Что такое гиперэхогенный фокус - выяснили, но каковы причины его появления? Это:
- отложение солей;
- патология в хромосомном наборе плода;
- наличие дополнительной хорды в сердце, которая считается вариантом нормы и никак не влияет на деятельность сердечной мышцы.
Если появление уплотнения структур миокарда было вызвано отложением солей, то причин для беспокойства у беременной женщины нет. Чаще всего такая незначительная патология проходит к третьему триместру беременности.
Дополнительная хорда в сердце является особенностью строения, которое может создавать определенные шумы в сердце. В возрасте 2-3-х лет шумы чаще всего прекращаются, однако даже если они остаются, то опасности для жизни и здоровья ребенка не несут.
Другое дело, если фокус спровоцирован неправильным набором хромосом у ребенка. Здесь присутствует риск обнаружения синдрома Дауна у плода или других патологий. При таком подозрении назначаются дополнительные анализы для выяснения данной информации. Однако чаще всего тревога оказывается ложной.
Причины гиперэхогенного фокуса в левом желудочке сердца плода индивидуальны и требуют обследования для их выяснения.
Что необходимо предпринять?
В большинстве случаев причины гиперэхогенного фокуса в левом желудочке сердца плода выясняются. Если изменений хромосомного ряда не было выявлено, то волноваться не стоит. В таких ситуациях не предпринимается никаких дополнительных мер до рождения ребенка. После его появления на свет могут быть назначены некоторые исследования, направленные на отслеживание функции сердца. Риск патологии в таких случаях минимален - около 3%.
Когда обнаруживается?
До начала сердцебиения невозможно определить плод на УЗИ, поэтому важно понимать, во сколько начинает биться сердце у плода. Закладка сердечной мышцы происходит на 4 неделе беременности, через неделю после этого можно ощутить первые толчки. Если на 5-й неделе беременности путем трансвагинального УЗИ сердцебиение не прослушивается, то велика вероятность замирания плода.
При помощи ультразвуковой диагностики обнаружить патологию возможно на 18-22 неделе беременности, когда назначается второе УЗИ плода. Известны случаи, когда на последнем триместре беременности патология исчезала.
Диагностика
При обнаружении на плановом УЗИ данной патологии назначаются следующие методы диагностики:
- УЗИ с объемной реконструкцией, то есть 3Д УЗИ, которое позволяет наиболее подробно рассмотреть строение сердечной мышцы;
- эхокардиоскопия сердца плода - изучение работы и строения сердца при помощи ультразвука;
- допплерография - разновидность УЗИ сердца;

- кардиотокография сердца - регистрация частоты сердечных сокращений плода.
В некоторых случаях показаны дополнительные исследования:
- кордоцентез - прокол пуповины с дальнейшим забором крови для исследования;
- амниоцентез - прокол плодного пузыря с забором околоплодных вод.
Если все предыдущие методы диагностики не дали точного положительного диагноза, то беременная женщина направляется для обследования к генетику. В таком случае необходимо сдать кровь для более подробной диагностики изменений.
Подробнее о эхокардиоскопии
УЗИ сердца плода назначается женщине, если имеются следующие показания:
- возраст выше 35 лет;
- сахарный диабет любого типа;
- инфекционные болезни, перенесенные на ранних сроках беременности;
- плановое УЗИ выявило патологию сердечной мышцы плода;
- ребенок в утробе отстает по параметрам развития;
- имеется порок сердца у беременной женщины или у кого-либо из близких родственников.
Возможность провести процедуру эхокардиоскопии появляется с 18 недели беременности, когда ультразвуком можно прослушать сердцебиение ребенка. Если до 28 недели эхокардиоскопия не была проведена, то далее ее информативность минимальна ввиду большого количества околоплодных вод и крупного размера плода.
Процедура призвана оценить работу сердечной мышцы, клапаны, размеры полостей, их наполнение и сократимость. Полученные данные затем сравниваются с нормой, согласно сроку беременности женщины:
- ширина правого желудочка - 0,4-1,10 см;
- ширина левого желудочка - 0,4-0,9 см;
- длина левого желудочка - 0,9-1,15 см;
- длина правого желудочка - 0,7-1,75 см;
- размер устья аорты - 0,3-0,5 см;
- диаметр трикуспидального отверстия - 0,3-0,6 см;
- устье легочной артерии - 0,2-0,5 см;
- частота сердцебиения варьируется от 140 до 160 ударов в минуту.
При любых отклонениях от нормы диагностируется патология. В таких случаях диагностика гиперэхогенного фокуса левого желудочка сердца плода продолжается путем использования других методов исследования.
Последствия данной патологии
Прогнозы гиперэхогенного фокуса левого желудочка сердца плода в большинстве случаев благоприятны, так как причиной этому чаще всего бывает незначительное отложение солей, которые к концу беременности рассасываются. После рождения ребенка проводится дополнительное обследование, результаты которого передаются участковому педиатру.
Также рекомендуется периодически обследоваться у кардиолога для диагностики данной патологии и слежения за ее развитием. В большинстве случаев шумы в сердце, которые создает дополнительная мембрана, проходят бесследно в возрасте до трех лет. Тогда кардиолог дает заключение о том, что ребенок является полностью здоровым.
Наибольшая опасность
В редких случаях гиперэхогенный фокус может сохраняться и после рождения ребенка. В такой ситуации повышается кровяное давление в левом предсердии, из-за чего недостаточное количество физиологической жидкости попадает в правое предсердие. Среди последствий такой патологии отмечают кислородное голодание внутренних органов. При несвоевременной диагностике возможна даже смерть плода от гипоксии - кислородного голодания.
Ребенок, рожденный с данной патологией, на протяжении первых лет жизни может испытывать следующие симптомы:

- Повышенная усталость, которая выражается в сонливости и нежелании играть длительное время.
- Апатия.
- Приступы острой боли в области сердца, которые возникают из-за нарушений в его работе.
- Одышка, особенно при небольших физических нагрузках, например при подъеме по лестнице, активных играх.
- Учащенное сердцебиение. Данный симптом может быть как постоянным, так и периодическим.
- Отечность конечностей, которая наиболее заметна в вечернее время, а также утром, если ребенок выпил воды на ночь.
- Бледность кожных покровов, иногда синюшность.
- Холодные руки даже в жаркую погоду.
Кроме этого, иногда отмечаются приступы тахикардии и учащенного дыхания. В подобных случаях необходимо поставить ребенка на учет к кардиологу. Он назначит соответствующее лечение, которое поспособствует снятию симптоматики у больного ребенка. К 4-хлетнему возрасту ребенок либо самостоятельно "перерастет" заболевание, либо может потребоваться медикаментозное лечение или хирургическое вмешательство.
Оправданы ли переживания
Несмотря на то что доктора советуют не переживать раньше времени, многие беременные женщины не в силах совладать с эмоциями. Как правило, даже при такой незначительной особенности сердце бьется нормально, не доставляя никакого дискомфорта ребенку.
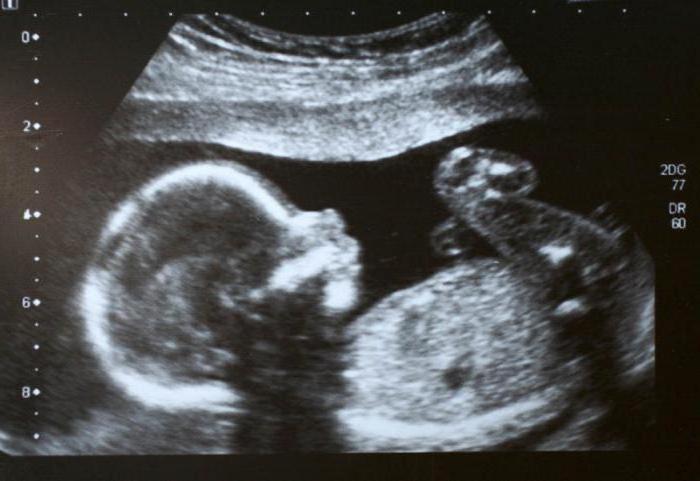
При наличии гиперэхогенного фокуса левого желудочка сердца плода после рождения ребенка обнаруживаются незначительные шумы в сердце, которые создает особенность структуры миокарда.
По достижении ребенком 2-3-хмесячного возраста назначается ультразвуковая диагностика сердца, после которой выдается заключение с подробным описанием структур сердца, его работы, а также размеров. Редко при такой диагностике может обнаружиться овальное окно - небольшое отверстие между предсердиями. Как правило, такая особенность до года закрывается. Если этого по каким-то причинам не произошло, то назначаются подробные исследования и принимается решение о соответствующем лечении.
Митральный порок сердца
В очень редких случаях, примерно в 1 из 5000, гиперэхогенный фокус в левом желудочке сердца плода является быть признаком митрального порока сердца. Конечно, само уплотнение не способно привести к такой серьезной патологии, однако может быть одним из многочисленных симптомов. Обычно диагностировать такой порок до рождения можно не только с помощью ультразвукового исследования, но и после забора околоплодных вод и пуповинной крови.
Данная патология отличается срастанием митрального клапана сердца с левым желудочком, в результате чего может развиться сердечная недостаточность.
Меры профилактики
В качестве профилактики гиперэхогенного фокуса в левом желудочке сердца плода женщине следует придерживаться следующих рекомендаций:

- Если существует генетическая предрасположенность, например, когда у близких родственников наблюдался данный диагноз, женщине до беременности необходимо пройти полное обследование и только после этого планировать пополнение в семье. При своевременном обследовании можно выявить скрытые инфекции, которые могут навредить ребенку в момент формирования сердца и других жизненно важных органов.
- По возможности женщина должна оградить себя от патогенных вирусов и микроорганизмов, например исключить контакт с животными, даже с домашними.
- У ребенка сердце бьется начиная с 5 недели внутриутробного развития. Очень важно не пропустить этот момент и пройти ультразвуковое трансвагинальное обследование для исключения возможных патологий или замирания плода.
- В последующем рекомендовано следить за частотой и силой сердцебиения ребенка до его рождения. Это делается на плановых УЗИ.
К сожалению, даже приложив все усилия, невозможно полностью оградить себя и ребенка от возможных патологий развития. Однако важно вовремя их диагностировать и принять соответствующие меры.

Заключение
Гиперэхогенный фокус левого желудочка сердца, к сожалению, не единственная патология, которая может обнаружиться в процессе внутриутробного развития плода. Иногда данный диагноз сопровождается генетическими изменениями в хромосомах или формированием врожденного порока сердца. Именно поэтому не стоит игнорировать современные методы диагностики, особенно в период первого триместра беременности, когда происходит закладка жизненно важных органов у плода.
К сожалению, в некоторых случаях при неблагоприятном прогнозе родить ребенка с синдромом Дауна или другими врожденными патологиями, которые значительно ухудшают качество жизни, доктора могут порекомендовать прервать беременность.
Похожие статьи
- Гипертрофия левого желудочка: причины, симптомы, методы диагностики и лечения
- Гипоксия плода: причины и диагностика
- Гипертрофия левого желудочка: лечение может назначить только врач
- Опасна ли дополнительная хорда в сердце?
- Когда начинает биться сердце у плода: нормы, сроки и особенности
- УЗИ на 20 неделе беременности: норма и ошибки
- Вентрикуломегалия у плода: причины, особенности диагностики и лечения
