ТОРЧ-инфекция: описание заболеваний, диагностика, расшифровка анализов, лечение

Во время вынашивания плода будущей матери необходимо беречь свой организм от инфекционных болезней. Среди них есть такие патологии, которые передаются внутриутробным путем от женщины к эмбриону. Эти заболевания крайне отрицательно сказываются на развитии зародыша, вызывают аномалии и уродства у будущего ребенка. Их называют ТОРЧ-инфекциями. В тяжелых случаях такие болезни могут привести даже к гибели плода.
Что это за инфекции
Слово TORCH (ТОРЧ) представляет собой аббревиатуру английских слов, которые обозначают различные заболевания:
- T (toxoplasmosis) - токсоплазмоз;
- O (other) - другие инфекции;
- R (rubeola) - краснуха;
- C (cytomegalia) - цитомегалия;
- H (herpes) - герпес.
Кроме этого, слово torch в переводе с английского означает "факел", что подчеркивает опасность этих заболеваний.
В группу "другие инфекции" (other) входят такие болезни, как хламидиоз, сифилис, гонорея, листериоз, гепатит, грипп, ветряная оспа, папилломатоз, а также патологии, вызванные энтеровирусами.
Риск заражения и патогенез
ТОРЧ-инфекции у беременных могут протекать в легкой форме или бессимптомно. Однако в любом случае они очень легко передаются плоду. Это связано со следующими факторами:
- Многие бактерии и вирусы имеют специфическую направленность против эмбриональных тканей.
- В организме человеческого зародыша метаболизм ускорен, поэтому его клетки становятся благоприятной средой для развития микроорганизмов.
ТОРЧ-инфекции могут иметь различный механизм развития. Это зависит от тяжести симптомов патологии у будущей матери, формы заболевания, а также от срока беременности.
Если заражение плода произошло с 1 по 8 неделю беременности, то возможна гибель эмбриона, выкидыш, формирование различных аномалий развития или фетоплацентарной недостаточности.
Инфицирование во время 9-28 недели внутриутробного развития приводит к нарушению формирования органов. Может возникнуть гидронефроз (расширение и атрофия почек) или гидроцефалия (водянка головного мозга).
На более поздних стадиях развития у плода начинает работать иммунная защита против болезнетворных микроорганизмов. Однако и в этот период заражение эмбриона может привести к негативным последствиям. Ребенок может родиться недоношенным, с малым весом и признаками инфекции.
Пути передачи
Плацента защищает будущего малыша от негативных воздействий. Однако бактерии и вирусы способны проникать через этот барьер. Чаще всего ТОРЧ-инфекции передаются трансплацентарным путем. Этот способ распространения характерен для всех вирусов, а также для листерий, бледной трепонемы (возбудителя сифилиса). токсоплазм.
Возбудитель гонореи (гонококк) обычно распространяется восходящим путем. Сначала этот микроорганизм заражает околоплодные воды, а затем от них инфицируется эмбрион.
Заражение ребенка может произойти при рождении. Такой путь передачи характерен для хламидий, уреаплазмы, вируса герпеса и папилломы человека (ВПЧ). В очень редких случаях возможен гематогенный путь передачи, когда инфекция попадает в эмбрион с кровотоком из очага в организме женщины.
Общая симптоматика
Симптомы ТОРЧ-инфекций можно подразделить на общие и специфические. Общие признаки этих патологий характерны для всех заболеваний, передающихся внутриутробным путем. Можно выделить следующие проявления, характерные для всех инфекций:
- Заражение на ранних стадиях беременности приводит к смерти плода и выкидышу.
- Также инфицирование на малых сроках беременности может вызвать пороки сердца, микро- или гидроцефалию, отклонения в строении рук и ног.
- Заражение во 2 и 3 триместре приводит к пневмонии, поражению органа зрения, увеличению печени и селезенки, задержке развития.
Важно помнить, что последствия внутриутробного заражения не всегда заметны при рождении ребенка. Они могут проявиться через несколько месяцев или даже лет после появления ребенка на свет.
Далее будут рассмотрены специфические проявления заболеваний.
Токсоплазмоз
Токсоплазмоз - это паразитарная патология, которую вызывают простейшие микроорганизмы. Женщина может заразиться этим заболеванием от животных (чаще всего от кошек) или при употреблении непрожаренного мяса. У беременной повышается температура, появляется слабость, ломота в суставах, общее недомогание, увеличение лимфоузлов.

Если мать больна, то плод заражается примерно в трети случаев. Токсоплазма является внутриклеточным паразитом и легко проникает через плаценту. У будущего ребенка возникают поражения мозга, глаз, сердца и печени. Если инфицирование произошло на ранних сроках беременности, то плод чаще всего гибнет и происходит выкидыш.
При заражении эмбриона на поздних сроках поражение не так сильно выражено. Однако заболевание может сказаться на здоровье ребенка через несколько лет после рождения. Это выражается в эндокринных нарушениях, ухудшении слуха и зрения у малыша.
Если же женщина переболела токсоплазмозом более чем за 6 месяцев до беременности, то это никак не скажется на организме будущего ребенка.
Краснуха
Эта ТОРЧ-инфекция наиболее опасна для беременной женщины. Если будущая мать в прошлом переболела краснухой, то контакт с больными людьми для нее не опасен. Это заболевание оставляет стойкий иммунитет. Если же женщина до беременности не перенесла это заболевание, то ей нужно избегать контактов с носителями ТОРЧ-инфекции такого вида. Эта патология очень легко передается воздушно-капельным путем.

Инфицирование плода этим вирусом в первом триместре приводит в 50 % случаев к синдрому врожденной краснухи. Возбудитель проникает через плаценту. В результате ребенок рождается с катарактой, глаукомой, пороками сердца и центральной нервной системы, аномалиями развития мочеполовых органов и ЖКТ. Заражение эмбриона на 13-16 неделе приводит к врожденной глухоте. На более поздних сроках плод заражается очень редко.
Чтобы избежать опасных последствий, лучше предотвратить такую ТОРЧ-инфекцию заранее. Для этого нужно сделать прививку от краснухи еще до зачатия малыша.
Герпес
Для плода опасен герпес на губах (вирус первого типа) и на гениталиях (второй тип). Если будущая мать в прошлом перенесла это заболевание, то плод отчасти защищен антителами. Однако следует помнить, что эта патология вызывается вирусом, который навсегда остается в клетках. При неблагоприятных условиях микроорганизм может вновь активироваться. Поэтому во время беременности необходима профилактика острой формы заболевания.
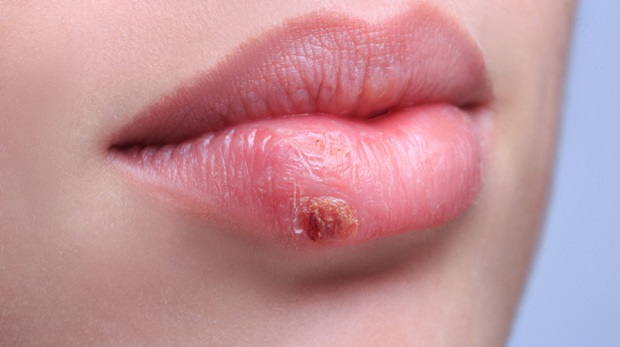
Если будущая мать впервые заражается герпесом на ранних сроках беременности, то это может привести к гибели плода и выкидышу. Также могут отмечаться пороки развития различных органов: сердца, ЖКТ. Нередко формируется водянка головного мозга.
Если заболевание у матери возникает во втором и третьем триместре, то это чревато тем, что ребенок может родиться глухим или слепым. Малыш может страдать эпилепсией или ДЦП.
При инфицировании во время родов у ребенка может отмечаться врожденный герпес. При этом состоянии у младенца наблюдается желтуха, увеличение печени и поражение центральной нервной системы. Примерно в половине случаев такие дети погибают. Поэтому, если женщина заразилась герпетической инфекцией в последние недели беременности, ей показано кесарево сечение.
Цитомегалия
Если женщина заразилась цитомегаловирусом во время беременности, то это может иметь крайне опасные последствия для плода. Возбудитель заболевания легко проникает через плаценту. У зараженного эмбриона могут сформироваться тяжелые поражения центральной нервной системы и печени. Часто такие дети страдают глухотой и задержкой психомоторного развития. Они появляются на свет с врожденной цитомегалией. Смертность при такой форме болезни может достигать 30 %.
Нередко последствия внутриутробного заражения сказываются на ребенке только в возрасте 3-4 года. Малыш начинает отставать в развитии, у него резко ухудшается слух и зрение.
Однако если женщина заразилась цитомегалией до беременности, то заболевание обычно не отражается на здоровье будущего ребенка.
Другие инфекции
Кроме вышеперечисленных заболеваний, есть и другие инфекционные патологии, которые относятся к группе ТОРЧ. Опасными для плода могут быть следующие болезни будущей матери:
- Корь, грипп, ветрянка. Эти заболевания не вызывают серьезных аномалий развития. Однако в первом триместре беременности такие инфекции существенно повышают риск выкидыша.
- Вирус Коксаки (энтеровирус). Внутриутробное заражение обычно происходит во второй половине беременности. Врожденная инфекция приводит к судорогам, рвоте, высокой температуре, поражению горла и высыпаниям на коже у младенца.
- Хламидиоз. Этими бактериями малыш обычно инфицируется при рождении. Признаки заболевания развиваются поздно. Примерно через месяц после рождения могут проявиться симптомы тяжелого конъюнктивита, а спустя 2 - 3 месяца возникает пневмония.
- Врожденный уреаплазмоз. Это заболевание у младенцев отмечается довольно редко. При врожденной форме патологии у детей наблюдается пневмония, бронхит и сниженная масса тела.
- Вирус папилломы человека. Этим заболеванием малыш инфицируется в процессе родов. На теле ребенка заметны папилломы, обычно они локализуются в кожных складках, а также на лице и шее.
- Гепатит. Обычно заражение происходит во время родов, реже - внутриутробным путем. Больной новорожденный плохо ест, выглядит вялым и слабым. Затем у младенца резко повышается температура, появляется желтушность кожи и диарея.
- Гонорея. Чаще всего возбудитель заболевания поражает глаза у новорожденных детей. Возникает гонококковый конъюнктивит, который сопровождается покраснением век, гнойными выделениями из глаз, ухудшением общего состояния. У новорожденных девочек гонококк может поражать половые органы. Это проявляется в отечности половых губ, воспалении мочеиспускательного канала и влагалища, гнойных выделениях. Из-за боли малыш становится беспокойным, плачет и кричит во время мочеиспускания.
- Сифилис. При внутриутробном заражении признаки заболевания проявляются в течение первого месяца жизни ребенка. Сначала появляются симптомы, напоминающие простуду или грипп. Затем возникает сыпь, увеличиваются лимфоузлы, печень и селезенка. Младенец страдает от сильной боли в суставах.
- Листериоз. Если заражение эмбриона возникло на ранних стадиях, то происходит выкидыш. Инфицирование плода на поздних сроках беременности в 80 % случаев приводит к смерти новорожденного. Выжившие малыши страдают сепсисом, менингитом и пневмонией.
Диагностика
Чтобы избежать тяжелых последствий для плода таких заболеваний, необходимо пройти диагностику ТОРЧ-инфекций. Исследование проводят методом иммуноферментного анализа. В крови пациентки определяют антитела к бактериям и вирусам. При остром заболевании выявляются иммуноглобулины M, а при хроническом - антитела класса G.
Этот анализ необходимо сдать несколько раз. Впервые проводят исследование на ТОРЧ-инфекции при планировании беременности. Анализ необходимо сделать за 2-3 месяца до предполагаемого зачатия. Затем этот тест повторяют во время вынашивания плода на следующих сроках:
- до 15 недель (при постановке на учет);
- в 24-26 недель;
- в 34-36 недель.
Анализ на ТОРЧ-инфекции также необходимо пройти перед процедурой экстракорпорального оплодотворения.
Направление на исследование можно взять у лечащего акушера-гинеколога в женской консультации. Обычно назначают анализ на антитела к возбудителям краснухи, токсоплазмоза, герпеса и цитомегалии. Если есть необходимость, то врач может назначить более расширенный анализ на ТОРЧ-инфекции. В этом случае в исследовании выявляют и других возбудителей, например, хламидии или листерии.
Как сдавать анализ на ТОРЧ-инфекции? Это исследование не требует специальной подготовки. Кровь берут из вены натощак. Накануне исследования нельзя употреблять жирную пищу.

Расшифровка анализа
Сколько делается анализ на ТОРЧ-инфекции? Это зависит от клинической лаборатории, в которой проводится исследование. В среднем обработка результатов теста занимает 1-2 дня.
В расшифровке анализа на ТОРЧ-инфекции в первом столбце таблицы перечислены виды возбудителей болезней. Во второй колонке указано - обнаружены ли антитела класса IgG, а в третьей - выявлены ли иммуноглобулины IgM.
Если в крови не обнаружены антитела класса G и M, то это означает, что женщина здорова и никогда в прошлым не болела данным заболеванием. Однако такой результат свидетельствует и об отсутствии иммунитета против таких инфекций. В этом случае будущей матери необходимо беречь себя от возможного заражения и регулярно сдавать анализ крови на ТОРЧ-инфекции.
Если у пациентки выявлены антитела IgM, но нет иммуноглобулинов IgG, то это означает, что женщина в прошлом переболела данным заболеванием и у нее выработался иммунитет. В этом случае опасности для ребенка нет.
Если в расшифровке анализа на ТОРЧ-инфекции указано, что в крови присутствуют антитела класса G и M, то это означает обострение хронического заболевания. Существует опасность внутриутробного заражения эмбриона. В этом случае проводят дополнительный тест на авидность иммуноглобулинов.
Если у пациентки обнаружены антитела класса M, но нет антител класса G, то это говорит о том, что она инфицировалась недавно и болеет в острой форме. В таких случаях опасность заражения плода очень высока. Необходимо сделать УЗИ эмбриона. Если это обследование показывает наличие патологии у зародыша, то назначают анализ околоплодных вод (амниоцентез или кордоцентез).
Лечение
Лечение ТОРЧ-инфекций зависит от состояния женщины. Важно уточнить: беременна ли пациентка в данный момент или только планирует зачатие ребенка. Если обследование выявило заболевание на этапе планирования беременности, то проводится полный курс антибактериальной или антивирусной терапии.
Ситуация значительно усложняется, если анализ показал инфицирование в период вынашивания плода. Если болезнь выявлена в первом триместре и представляет серьезную опасность для развития ребенка, то врачи чаще всего рекомендуют прервать беременность.
Если же заражение произошло во втором или третьем триместре, то необходима консультация опытного инфекциониста. Врач поможет подобрать наиболее щадящие антибактериальные и антивирусные препараты, которые обладают минимумом побочных эффектов. Очень важно провести и лечение ребенка после рождения. Оно включает в себя назначение антимикробных средств, а также коррекцию аномалий развития и нарушений функций внутренних органов.
Похожие статьи
- Анализ на токсоплазмоз: как сдавать, расшифровка результатов
- Анализ на ИППП: подготовка, расшифровка результатов
- Необходимые анализы при беременности и при ее планировании
- Вирусы Коксаки. Коксаки (вирус): лечение
- Цитомегаловирус и беременность. Есть ли угроза?
- Стимуляция яичников для планирования беременности: последствия, отзывы
- Что показывает анализ крови на ПЦР? Как подготовиться к анализу
